En el núcleo de la ética médica reside el principio fundamental Primum non nocere: «Lo primero es no hacer daño«. Sin embargo, en la conversación pública contemporánea sobre la salud reproductiva femenina, este pilar parece desdibujarse. A menudo, los riesgos asociados a ciertos procedimientos se presentan de forma periférica o se minimizan, creando una brecha crítica en lo que debería ser un consentimiento informado robusto y transparente. Con esta entrada en el blog «Reflexiones«, nuestro propósito hoy es salvar esa brecha, explorando datos específicos extraídos de estudios clínicos y testimonios de expertos para ofrecer una visión honesta sobre el impacto real de estas intervenciones en el bienestar de la mujer.
El secreto a voces: Riesgos subestimados por los propios expertos
Existe una paradoja inquietante en la medicina reproductiva: la disparidad entre la seguridad que se promociona y la realidad técnica que reconocen quienes ejecutan los procedimientos. Quizás el testimonio más impactante provenga del Dr. Warren Hern, un prolífico abortista de último trimestre, quien en su libro Abortion Practices admitió la negligencia con la que se aborda la seguridad del paciente:
“En la práctica médica, hay pocas intervenciones quirúrgicas que reciban tan poca atención y se subestimen tanto en sus riesgos potenciales como el aborto. Se acepta de forma generalizada que las complicaciones son inevitables”
Que un profesional del más alto nivel dentro de esta industria reconozca que los riesgos son «subestimados» y las complicaciones «inevitables» es una señal de alerta para cualquier protocolo de salud. Esta admisión sugiere que la percepción de seguridad que recibe la paciente no siempre coincide con el rigor científico esperado en cualquier otra cirugía mayor.
La fertilidad en juego: Consecuencias que trascienden el procedimiento
El impacto de un aborto no termina en la sala de intervención; a menudo, deja huellas que comprometen la capacidad futura de una mujer para ser madre. La síntesis de la evidencia clínica revela tres frentes críticos:
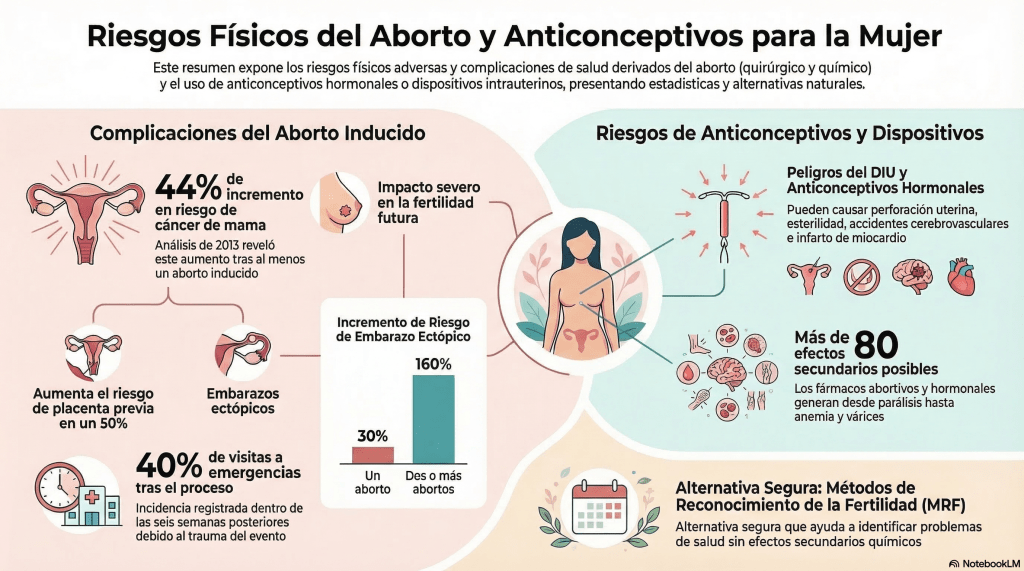
- Enfermedad Inflamatoria Pélvica (EIP): Stevenson et al. (1995) identificaron la infección pélvica como la complicación más común. Es vital entender que la EIP ocurre tanto en abortos químicos como quirúrgicos. Además de ser potencialmente mortal, un estudio de 1996 reveló que el 56 % de las mujeres con EIP tenían antecedentes de aborto.
- Embarazos ectópicos: El trauma en el sistema reproductivo aumenta el riesgo de que un futuro embarazo se implante fuera del útero, una condición de extrema gravedad. Las estadísticas muestran un aumento del 30 % en este riesgo tras un aborto, cifra que se dispara al 160 % tras dos o más procedimientos.
- Síndrome de Asherman: Durante el procedimiento, el revestimiento del endometrio puede sufrir daños que generan tejido cicatricial (adherencias). Dependiendo de su gravedad, estas adhesiones causan infertilidad en el 43 % de los casos, además de elevar el riesgo de partos con bajo peso y abortos espontáneos posteriores.
Más allá de la salud reproductiva: El vínculo con el cáncer de mama
La transparencia en el consentimiento informado exige que la paciente conozca las correlaciones estadísticas entre el aborto y patologías sistémicas. Datos de investigaciones especializadas muestran un panorama que no debe ignorarse:
- Según AbortionBreastCancer.com, existe un aumento estadísticamente significativo del 40 % en el riesgo de cáncer de mama en mujeres con antecedentes de aborto.
- Un análisis de 2013, citado por el centro médico CompassCare, detalla un incremento escalonado según la recurrencia:
- 44 % de aumento del riesgo con un aborto inducido.
- 76 % de aumento con dos abortos.
- 89 % de aumento en mujeres que han pasado por tres o más procedimientos.
Ignorar estas cifras en la consulta médica impide que la mujer tome decisiones basadas en una evaluación completa de su salud a largo plazo.
El mito del DIU y la química «invisible»
Los riesgos para la salud femenina se extienden a los métodos anticonceptivos con mecanismos abortivos. El historial del Dispositivo Intrauterino (DIU) es un ejemplo de cómo la ideología puede desplazar a la ciencia. En 1959, Alan Guttmacher, entonces presidente de Planned Parenthood, condenó el DIU calificándolo como:
«…una fuente de infección e irritación, así como por su potencial carcinogénico«.
A pesar de que la tecnología del DIU no presentó avances disruptivos en ese momento, la postura médica cambió radicalmente a mediados de los años 60 por motivos pragmáticos. Hoy, los folletos informativos siguen listando riesgos de perforación de útero, colon o vejiga, así como esterilidad por EIP.
Por su parte, los anticonceptivos hormonales (píldoras, parches e implantes) introducen en el organismo una carga de esteroides, progestágenos y progestinas sintéticas que pueden desencadenar más de 80 efectos secundarios. Estos incluyen desde parálisis y accidentes cerebrovasculares hasta infartos de miocardio y tromboembolismo venoso, debilitando un sistema orgánico que, por naturaleza, estaba sano.
La realidad de las salas de emergencia
El mito de que el aborto es un evento aislado y de rápida recuperación se desmorona ante las estadísticas del National Center for Biotechnology Information (NCBI). El aborto, al interrumpir bruscamente un proceso biológico natural, somete al cuerpo a un trauma físico severo.
La evidencia indica que la incidencia de visitas a departamentos de urgencias relacionadas con el aborto dentro de las seis semanas posteriores al procedimiento es de aproximadamente el 40 %. Este alto porcentaje de complicaciones postoperatorias refuerza la necesidad de ver el procedimiento no como una solución simple, sino como un evento traumático que requiere un seguimiento médico intensivo que rara vez se garantiza adecuadamente.
Conclusión: Hacia una verdadera salud integral
La medicina debe volver a su esencia de proteger la integridad total de la persona. Ante los riesgos documentados —desde la infertilidad por EIP hasta el riesgo oncológico— surgen alternativas que trabajan a favor de la fisiología femenina, como los Métodos de Reconocimiento de la Fertilidad (MRF).
Modelos como el Creighton no solo son herramientas seguras para la planificación, sino que actúan como potentes herramientas diagnósticas. A diferencia de los anticonceptivos que enmascaran patologías bajo una regulación química artificial, los MRF permiten identificar y tratar condiciones de salud subyacentes que de otro modo pasarían desapercibidas.
Como sociedad y como comunidad médica, debemos reflexionar con honestidad: al omitir estos datos en la conversación pública, ¿estamos priorizando la comodidad inmediata por encima del bienestar físico y la salud a largo plazo de las mujeres?
Fuentes y Referencias
- Entregas 13 y 14. Riesgos físicos del aborto para la mujer – Primera y Segunda parte. Blog Reflexiones.
- Human Life International: The Risks of Abortion – Can Abortion Make You Infertile? – The Reality of Partial-Birth Abortion – Abortifacient Brief: The Intrauterine Device – What are Abortifacients? – Abortifacient Brief: The Birth Control Pill.