Durante siglos, la identidad del médico se forjó bajo una premisa inamovible: el compromiso absoluto de «no hacer daño» y preservar la vida a toda costa. Sin embargo, el estetoscopio hoy convive con una realidad social que exige algo más que curación: exige libertad. La tensión entre el juramento tradicional y las nuevas demandas de autonomía ha colocado a la «bata blanca» en una posición inédita, obligándola a navegar entre el mandato hipocrático y el imperativo legal. El propósito de este análisis es explorar los puntos de fricción más profundos entre la ley, la ética y la práctica clínica, desentrañando cómo los cambios recientes en la deontología española están redefiniendo el nudo gordiano de la profesión.
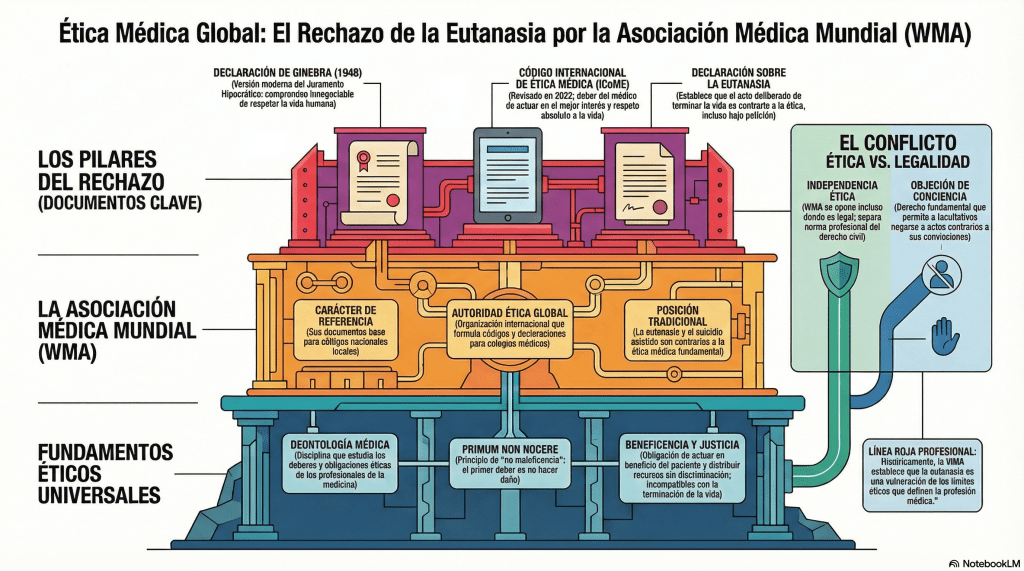
1. La posición mantenida de la Asociación Médica Mundial frente a la eutanasia
A pesar de la marea de legalizaciones que recorre Occidente, la Asociación Médica Mundial (WMA) se mantiene como el bastión de resistencia más decidido frente a la eutanasia. Para esta organización, terminar con la vida de un paciente es intrínsecamente contrario a la ética profesional, independientemente de lo que dicten los parlamentos nacionales.
Esta postura no es un anacronismo, sino una defensa activa de los cimientos globales de la medicina: la Declaración de Ginebra y el Código Internacional de Ética Médica (ICoME). Es significativo que la WMA haya revisado el ICoME recientemente en 2022 para reafirmar estos deberes, redoblando su apuesta por la protección de la vida incluso en un entorno de autonomía radical.
«Como miembro de la profesión médica, prometo solemnemente consagrar mi vida al servicio de la humanidad… Velar ante todo por la salud y el bienestar de mi paciente… Respetar la vida humana.» — Extracto de la Declaración de Ginebra.
Esta resistencia genera una paradoja: mientras la bioética clínica avanza hacia la soberanía del paciente, la organización de referencia mundial sigue considerando que estas prácticas vulneran la esencia misma del oficio, manteniendo una brecha abierta entre la legalidad civil y la integridad profesional.
2. De manuales de «cortesía» a reguladores de Inteligencia Artificial
La evolución del Código de Deontología Médica en España refleja nuestra propia transición social. Los textos originales eran, en esencia, manuales de etiqueta y cortesía entre colegas, donde imperaba un paternalismo absoluto. El cambio de paradigma, iniciado en 1978 con la democracia, ha culminado en el Código de 2022.
Es crucial entender que este Código no es una ley estatal, pero posee fuerza vinculante: su cumplimiento es obligatorio para ejercer y su vulneración puede acarrear la expulsión del colegio profesional. Esta «brújula ética» moderna ofrece hoy una seguridad jurídica y profesional que antes era inexistente, protegiendo al médico mediante conceptos como la adecuación del esfuerzo terapéutico y el principio del doble efecto (donde el alivio del dolor justifica dosis que puedan, como efecto secundario, acortar la vida). Este marco evita que se repitan casos traumáticos como el del Dr. Luis Montes en 2005, quien enfrentó acusaciones de mala praxis por sedaciones que hoy el Código blinda como buena práctica.
Los 4 pilares disruptivos del Código de 2022 son:
- Eutanasia: Regula el papel del médico ante la LORE y protege la objeción de conciencia.
- Telemedicina: Establece los límites éticos y la calidad en la consulta virtual.
- IA y Big Data: Garantiza que la decisión diagnóstica final sea siempre humana y no algorítmica.
- Seguridad del Paciente: Fomenta una cultura de transparencia frente al error médico.
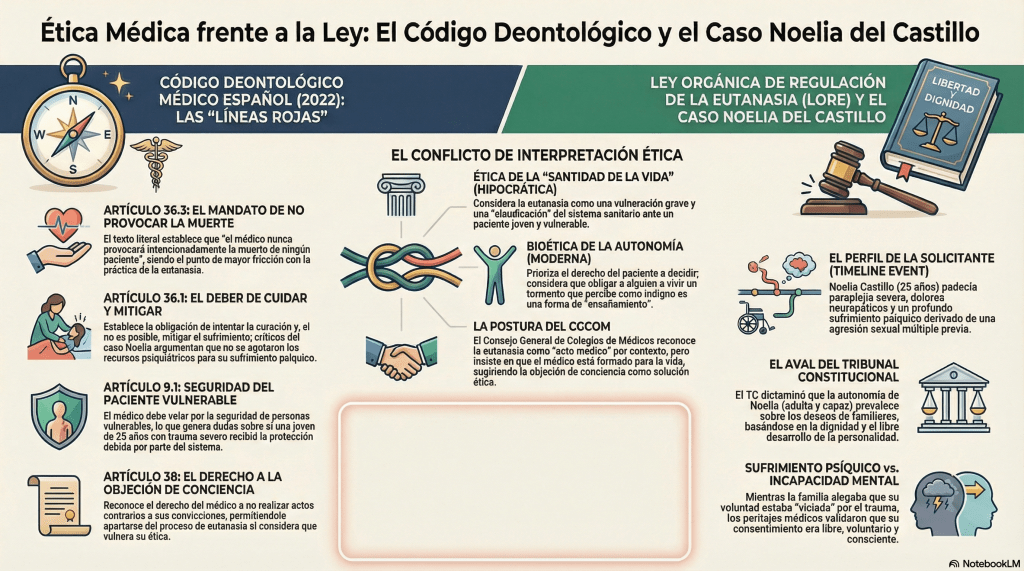
3. El precedente de Noelia Castillo: ¿Quién tiene la última palabra?
El caso de Noelia Castillo Ramos, fallecida el 26 de marzo de 2026, representa el choque de trenes definitivo entre la ley y la ética tradicional. A sus 25 años, tras quedar parapléjica por un intento de suicidio derivado de un trauma por agresión sexual, Noelia solicitó la eutanasia. Su familia intentó frenar el proceso alegando la vulnerabilidad de la joven (citando el Artículo 9.1 del Código sobre la seguridad del paciente), pero el Tribunal Constitucional priorizó la autonomía.
Este caso simboliza la victoria de la «Escuela Pluralista y Laica» de Barcelona, liderada por María Casado, frente a visiones más conservadoras. No obstante, deja al descubierto una contradicción interna: mientras la LORE autorizaba el procedimiento, el Artículo 36.3 del Código Deontológico sigue dictando que «el médico nunca provocará intencionadamente la muerte de ningún paciente».
La justicia resolvió el conflicto basándose en:
- La autonomía como derecho «personalísimo» (Art. 10.1 y 15 CE).
- La distinción entre «enfermedad mental» y «sufrimiento psíquico»: el tribunal validó que Noelia era capaz y consciente, y que su dolor era una respuesta lógica a su biografía, no una psicosis que anulara su juicio.
- La falta de «Legitimación del tercero»: los familiares no pueden intervenir en decisiones privadas de adultos capaces.
- La denegación de «Medidas cautelarísimas»: suspender el proceso se consideró un daño irreparable para la dignidad de la paciente.
4. El «VAR» médico-jurídico: La Comisión de Garantía y Evaluación
Para mitigar el riesgo de arbitrariedad, España ha implementado un control previo único: la Comisión de Garantía y Evaluación (CGyE). Este órgano actúa como un filtro riguroso; se estima que entre el 5% y el 10% de las solicitudes ya validadas por dos médicos son finalmente denegadas aquí.
El procedimiento técnico presume de ser preciso: el expediente es revisado inicialmente por una «dupla» (un médico y un jurista). Si existe discrepancia entre ellos, el caso se traslada al Pleno de la Comisión para su resolución final. Los tres motivos cardinales de denegación son:
- Falta de capacidad de hecho: Detección de deterioro cognitivo o demencia no evaluada previamente.
- Discrepancy en el sufrimiento: Cuando se considera que no se han agotado las alternativas de cuidados paliativos o tratamientos específicos.
- Errores de forma: Incumplimiento de los estrictos plazos legales (como los 15 días entre solicitudes) o falta de independencia del médico consultor.
5. España en la élite del 5.6%
La legalización de la eutanasia es un fenómeno extraordinariamente inusual. De los 195 países de la ONU, solo 11 permiten la eutanasia activa, situando a España en un reducido 5.6% global.
Países Bajos, Bélgica, Luxemburgo, Colombia, Canadá, España, Nueva Zelanda, Portugal, Cuba, Ecuador, Uruguay.
En este contexto, España lidera un impacto social inesperado: la donación de órganos tras la eutanasia. En 2024, el 14.8% de estos pacientes donaron sus órganos, permitiendo trasplantes para más de 440 personas. Esta realidad plantea un nuevo debate bioético sobre la solidaridad en el final de la vida, transformando un proceso de muerte en una fuente de vida para terceros.
Conclusión: La medicina en la encrucijada
El médico actual se debate entre ser el «curador» de la tradición personalista —defendida por escuelas como la de la UNAV o la UFV, que priorizan la Santidad de la Vida y la Dignidad de la Persona— y ser el «garante de derechos» de la Bioética de la Autonomía.
La medicina moderna ha aprendido que evitar el ensañamiento terapéutico es tan ético como salvar una vida. Sin embargo, la claudicación ante el sufrimiento sigue siendo el gran debate: ¿hemos aprendido a respetar la libertad humana en su máxima expresión o estamos ante una renuncia al deber de cuidar?
Referencias
- Declarations on Euthanasia and Assisted Dying. Inbadas H, Zaman S, Whitelaw S, Clark D. Death Studies. 2017;41(9):574-584. doi:10.1080/07481187.2017.1317300.
- The Revised International Code of Medical Ethics: An Exercise in International Professional Ethical Self-Regulation. Parsa-Parsi RW, Gillon R, Wiesing U. Journal of Medical Ethics. 2024;50(3):163- doi:10.1136/jme-2023-109027.
- Attitudes and Practices of Euthanasia and Physician-Assisted Suicide in the United States, Canada, and Europe. Emanuel EJ, Onwuteaka-Philipsen BD, Urwin JW, Cohen J. JAMA. 2016;316(1):79-90. doi:10.1001/jama.2016.8499.
- International Association for Hospice and Palliative Care Position Statement: Euthanasia and Physician-Assisted Suicide. De Lima L, Woodruff R, Pettus K, et al. Journal of Palliative Medicine. 2017;20(1):8-14. doi:10.1089/jpm.2016.0290.