Introducción: El dilema de la vida frente a la vida
En el ejercicio de la medicina y la bioética, existe un principio fundamental que rige toda praxis profesional: Primum non nocere (Primero, no hacer daño). Bajo esta premisa, el debate sobre el aborto en casos de riesgo vital para la gestante adquiere una dimensión de análisis técnico que a menudo se pierde en la discusión pública. La creencia común sugiere que, ante complicaciones críticas, la ciencia médica se ve obligada a elegir entre una vida u otra, posicionando al aborto como el único recurso indispensable.
Sin embargo, la medicina moderna y la evidencia clínica sugieren una realidad distinta: la necesidad de matar intencionalmente al feto para salvar a la madre es, en esencia, inexistente. Como comunicador científico, es imperativo desglosar cómo la distinción entre un tratamiento médico legítimo y aborto provocado no es solo una cuestión terminológica, sino una diferencia ética y clínica profunda que define el compromiso del médico con la preservación de la vida.
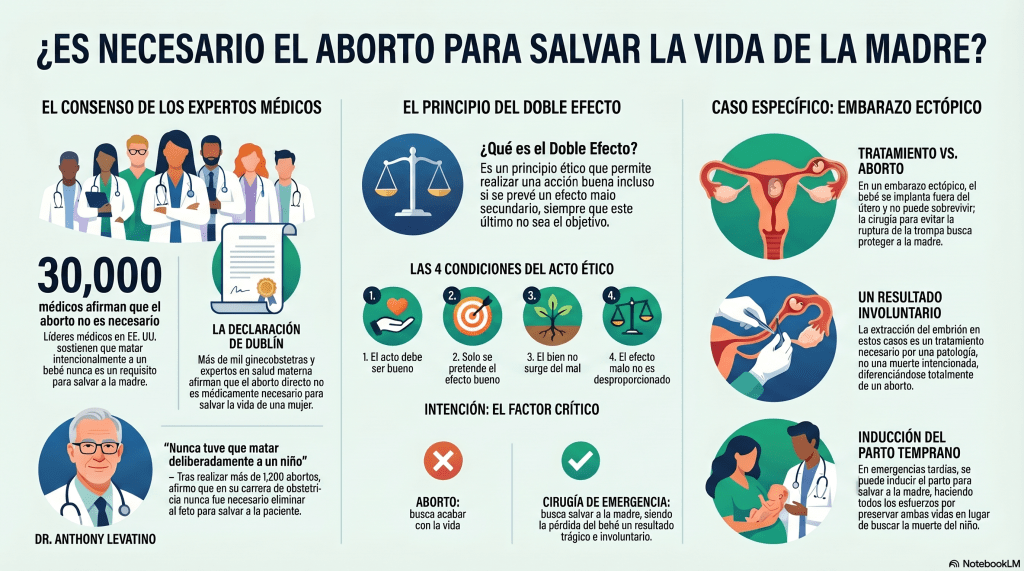
1. El consenso médico: «El aborto nunca es necesario para salvar una vida»
Contrario a la percepción general, una parte sustancial de la comunidad científica internacional sostiene que el aborto directo —definido como la destrucción intencional del niño por nacer— no constituye un requisito para la salud materna. Esta postura no es una opinión aislada, sino un consenso respaldado por miles de especialistas.
En 2013, líderes médicos en representación de más de 30,000 facultativos estadounidenses afirmaron que nunca es necesario matar deliberadamente a un bebé para salvar la vida de su madre. Esta posición fue ratificada en 2019 por la Declaración de Dublín, un documento firmado por más de mil ginecobstetras, científicos y expertos con amplia experiencia en salud materna. En ella, afirman categóricamente que el aborto directo no es médicamente necesario para salvar una vida.
Un testimonio paradigmático de este rigor clínico es el del Dr. Anthony Levatino, ginecobstetra con una vasta trayectoria:
«Nunca tuve que matar deliberadamente a un solo niño para salvar la vida de una mujer durante el embarazo». — Dr. Anthony Levatino.
Esta realidad resulta contraintuitiva para la opinión pública debido a que, con frecuencia, se confunden terminológicamente las cirugías de emergencia para tratar patologías graves con el acto de abortar. Mientras el discurso social agrupa todo bajo el concepto de «excepción», la comunidad médica experta distingue entre la muerte involuntaria como consecuencia de un tratamiento y la destrucción deliberada del feto como fin en sí mismo.
2. El Principio del Doble Efecto: La intención lo cambia todo
Para la bioética, la clave para resolver situaciones de riesgo extremo reside en el Principio del Doble Efecto. Este marco permite que un médico realice una acción inherentemente buena (tratar una enfermedad) incluso si se prevé un resultado negativo (la muerte del feto), siempre que sea un efecto secundario indirecto. Este principio se aplica en casos críticos como el cáncer de útero o el embarazo ectópico, donde se deben cumplir cuatro condiciones:
- El acto en sí mismo debe ser bueno o indiferente: El procedimiento debe ser un tratamiento médico para una patología real.
- La intención debe ser el bien: Solo se puede pretender el acto bueno (salvar a la madre); el efecto malo es previsto pero no pretendido.
- El bien no surge del mal: El beneficio (la salud de la madre) no puede ser causado directamente por la muerte del feto; no se hace el mal para lograr el bien.
- Proporcionalidad: No debe haber una desproporción entre el efecto malo previsto y el bien que se busca alcanzar.
En casos como un tumor uterino agresivo, la cirugía busca extirpar el tejido canceroso. La pérdida del embarazo es un efecto trágico e indirecto, no el objetivo del cirujano. Esta distinción ética separa radicalmente la medicina curativa del aborto provocado.
3. Embarazo ectópico: Tratamiento médico vs. aborto directo
El embarazo ectópico —donde el embrión se implanta fuera del útero, usualmente en la trompa de Falopio— es el escenario clínico de riesgo vital más frecuente. Aunque muchos de estos casos terminan en un aborto espontáneo natural, el riesgo de que la trompa se rompa genera una amenaza de hemorragia mortal para la madre.
Desde la bioética médica, la intervención en estos casos no es un aborto por razones fundamentales:
- Imposibilidad técnica de supervivencia: No existe tecnología actual para trasplantar el embrión al útero; su fallecimiento fuera del útero es biológicamente inevitable.
- Foco de la intervención: El médico interviene quirúrgicamente para reparar o extraer el tejido dañado de la madre que amenaza su vida.
- Resultado indirecto: El fallecimiento del bebé es un resultado trágico e involuntario de una acción necesaria para evitar una muerte segura de la madre.
A diferencia del aborto directo, donde la intención única es acabar con la vida del niño, en el tratamiento del ectópico el médico y la madre actúan para preservar la única vida que puede ser salvada ante una complicación biológica insalvable.
4. Inducción temprana: El esfuerzo por preservar ambas vidas
En situaciones de emergencia avanzada donde el embarazo compromete la integridad física de la mujer, la medicina ética no recurre al aborto, sino a la inducción del parto prematuro.
La diferencia fundamental radica en el objetivo del procedimiento. Mientras que el aborto tiene como meta finalizar la vida del niño antes de que nazca, la inducción busca poner a salvo a la madre permitiendo, simultáneamente, cualquier posibilidad de supervivencia para el feto, por pequeña que sea según su edad gestacional.
Bajo este modelo, el médico actúa en favor de ambas vidas. Incluso si las probabilidades de supervivencia del neonato son mínimas debido a su inmadurez, el equipo médico realiza todos los esfuerzos para preservarlo, lo cual es la antítesis del objetivo destructivo de un aborto. En la inducción temprana, el médico salva a la madre y asiste al hijo; no destruye al hijo para «curar» a la madre.
Conclusión: Hacia una nueva comprensión de la salud materna
La distinción entre intención y resultado es la piedra angular que permite a la medicina moderna salvar vidas sin comprometer su integridad ética. Los testimonios de científicos y obstetras, sumados a la aplicación rigurosa de principios bioéticos, demuestran que el aborto directo no es una herramienta médica necesaria, sino una práctica que la medicina puede y debe trascender mediante el uso de tratamientos que respeten la dignidad de ambos pacientes.
La claridad terminológica es vital para que la sociedad comprenda que los actos médicos de preservación ante crisis críticas no son «excepciones al aborto«, sino procedimientos médicos legítimos donde la muerte del no nacido es una consecuencia indirecta y lamentada, jamás el objetivo.
Al cerrar este análisis, surge una pregunta necesaria para el debate público contemporáneo: Si la medicina moderna afirma que no es necesario elegir entre una vida y la otra, ¿por qué el aborto sigue presentándose como la única solución en situaciones críticas?
Fuentes y Referencias
- Entrega 22. ¿Es necesario permitir el aborto para preservar la vida o salud física de la madre?. Blog Reflexiones.
- Human Life International: The Abortion Hard Cases – Why Is Abortion Wrong? – Shouldn’t We Permit Abortion Only to Save the Life of the Mother? – Ectopic Pregnancy: Dispelling Misinformation.